Как делают инсулин для диабетиков. Получение инсулина. Из чего производят инсулин
Первая инъекция инсулина была сделана в 1922году. С тех появилось множество видов инсулинов, которые различаются по некоторым признакам. Основными моментами различия инсулинов являются их происхождение, а также принцип и продолжительность действия.
Отличия инсулинов по происхождению
По этому принципу выделяют следующие виды инсулинов:
- инсулин крупного рогатого скота – получают из поджелудочной железы животных. Этот инсулин наиболее сильно отличается от человеческого. На него часто возникают аллергические реакции.
- свиной – получают из поджелудочной железы свиней. Он отличается от человеческого всего одной аминокислотой. Свиной инсулин также часто вызывает аллергию.
- человеческий – а точнее, аналоги человеческого инсулина и генно-инженерный инсулин. Получают эти инсулины двумя способами: при первом способе человеческий инсулин синтезируется кишечной палочкой, а при втором способе человеческий инсулин получают из свиного инсулина при помощи замены одной аминокислоты.
К инсулинам крупного рогатого скота относятся: Инсулрап ГПП, Ультраленте, Ультраленте МС.
К свиным инсулинам относятся: Монодар К (15,30,50), Монодар ультралонг, Монодар Лонг, Моносуинсулин, Инсулрап СПП и др.
К человеческим инсулинам относятся: Актрапид, Новорапид, Лантус, Хумулин, Хумалог, Новомикс, Протафан и многие другие.
Лучшими являются аналоги человеческого инсулина и генно-инженерный инсулин, они имеют более хорошую очистку; не имеют таких побочных эффектов как инсулины животного происхождения; не вызывают так часто аллергические реакции как инсулины животного происхождения, так как не содержат чужеродного белка, в отличие от животных инсулинов.
Отличия инсулинов по продолжительности действия
По принципу и продолжительности действия различают ультракороткие инсулины, короткие, средней продолжительности, пролонгированного действия.
- Ультракороткие инсулины
Ультракороткие инсулины начинают действовать непосредственно после введения, достигают пика через 1-1,5 и действуют 3-4 часа.
Эти инсулины можно вводить сразу перед едой и после еды. При введении ультракоротких инсулинов до еды не требуется выдерживать паузу между инъекцией и едой.
Ультракороткие инсулины не требуют дополнительных перекусов в пик действия, чем более удобны по сравнению с короткими.
К ультракоротким инсулинам относятся Апидра, Ново-рапид, Хумалог.
- Короткие инсулины
Короткие инсулины начинают свое действие через 20-30 минут, пик действия наступает через 2-3 часа, продолжительность действия около 5-6 часов.
Короткие инсулины вводятся до еды, обычно необходимо выдержать паузу между инъекцией и началом еды в 10-15 минут.
При использовании коротких инсулинов необходимо делать перекус через 2-3часа после инъекции, время перекуса должно совпадать со временем пика действия инсулина.
К коротким инсулинам относятся Актрапид, Химулин Регуляр, Монодар (К50, К30,К15), Инсуман Рапид, Хумодар и др.
- Инсулины средней продолжительности
В эту группу объединены инсулины, которые имеют довольно продолжительное время действия, около 12-16 часов.
Обычно, при СД1 типа эти инсулины используются в качестве базальных или фоновых. Требуются две (иногда три) инъекции в сутки, обычно, утром и вечером с интервалом в 12 часов.
Эти инсулины начинают работать через 1-3 часа, достигают своего пика через 4-8 (в среднем) часов и действуют около 12-16 часов.
К инсулинам средней продолжительности действия относятся такие инсулины, как Протафан, Хумулин НПХ, Хумодар бр, Инсуман Базал, Новомикс.
- Инсулины пролонгированного действия
 Эти инсулины выполняют роль фонового или базального инсулина. Требуется одна (иногда две) инъекция в сутки.
Эти инсулины выполняют роль фонового или базального инсулина. Требуется одна (иногда две) инъекция в сутки.
Инсулины продленного действия применяются при инсулинотерапии СД2 типа.
Их дозировка имеет накопительных характер, то есть при изменении дозы введения эффект в полной мере будет виден через 2-3 дня.
Пролонгированные инсулины начинают работать через 4-6 часов после введения, пика активности достигают через 10-14 часов, их действие длится 20-24 часа.
Есть среди инсулинов продленного действия «беспиковые» инсулины, то есть они не дают ярко-выраженного пика, соответственно действуют более мягко и в большей степени имитируют действие эндогенного инсулина у здорового человека.
К инсулинам продленного действия относятся Лантус, Монодар Лонг и Монодар ультралонг, Ультраленте, Ультралонг, Хумулин Л и др.
К беспиковым инсулинам относятся Левемир, Лантус.
|
Вид инсулина |
Характеристика |
||
|
Начало действия |
Пик действия |
Продолжительность действия |
|
| Ультракороткий | |||
| Короткий |
20-30 минут |
||
| Средний |
12-16 часов |
||
| Пролонгированный |
10-14 часов |
||
Инсулинозависимый диабет – это заболевание, которое требует пожизненной терапии. От наличия или отсутствия инсулина в прямом смысле слова зависит жизнь пациента.
Диабет официально признан неинфекционной эпидемией и по данным ВОЗ занимает по темпам распространения третье место после сердечнососудистых и онкологических заболеваний. В мире насчитывается 200 млн больных диабетом, что составляет уже 6% взрослого населения мира. Более 2,7 млн из них проживают в нашей стране. Во много их жизнь зависит от того, что производится в этих стенах.
Завод «Медсинтез» работает в свердловском Новоуральске с 2003 года. Сегодня он удовлетворяет 70% потребности всего российского рынка инсулина. Так что я с удовольствием и интересом воспользовался возможностью совершит небольшую экскурсию по этому предприятию.
И первое, что меня удивило, так это здания-«матрешки». Внутри производственного «нестерильного» цеха находиться еще один — «чистый». Конечно и в общих коридорах везде зеркальные полы и чистота. Но основное действо разворачивается там, за стеклянными окошками.
ООО «Завод Медсинтез», созданное в 2003 г., входит в НП «Уральский фармацевтический кластер». Сегодня кластер объединяет 29 фирм различного профиля с общей численностью персонала более 1 000 человек. На заводе в настоящее время работает более 300 человек.
Гостям внутрь вход заказан, хоть мы и были упакованы в спецодежду. Приходилось глазеть через окна.
Внутри главенствует женский ручной труд. Что-то раскладывают и упаковывают.
И хоть осознаешь, что там внутри все безопасно и производятся лекарства, все равно как-то не по себе.
Так чем же заняты на работе эти прекрасные глаза напротив?
Если в двух словах, вернее в одной картинке, то вот:
СХЕМА ПРОИЗВОДСТВА ИНСУЛИНА

А теперь по существу. В 2008 г. на заводе «Медсинтез» при участии губернатора Свердловской области Э.Э. Росселя состоялось открытие первого в России промышленного производства готовых лекарственных форм генно-инженерного инсулина человека в соответствии с требованиям GMP EC (сертификат TUV NORD № 04100 050254/01).
Мощность производственного участка составляет до 10 млрд. МЕ в год, что позволяет удовлетворить до 70% потребности российского рынка инсулинов.
Производство располагается в новом здании площадью более 4000 м². Имеет в своем составе комплекс чистых помещений площадью 386 м², включающий помещения классов чистоты А, В, С и Д.
На производстве смонтировано технологическое оборудование ведущих мировых производителей: BOSCH (Германия), SUDMO (Германия), GF (Италия), EISAI (Япония).
Однако субстанцию, которая необходима для производства препарата, ранее приходилось приобретать во Франции. Чтобы самим выпускать субстанцию, нужно было разработать собственную бактерию. На это у уральских ученых ушло четыре года - свой штамм они запатентовали в мае 2012-го. Теперь дело за тем, чтобы развернуть производство.А пока нам показали святая-святых — вот с этой субстанции и начинается производственная цепочка.
Уральский полпред Игорь Холманских и сопровождающие лица слушают краткое описание рабочего процесса.
По ту сторону стекла находятся биореакторы. Все автоматизировано и люди находятся только по эту сторону.
«Живых» сотрудников можно увидеть только дальше по технологической цепочке. Цех подготовки воды.
Сами препараты перемещаются из цеха в цех исключительно на конвейерах.
Вот девушки собирают упаковки и складывают их на транспортную ленту.
Транспортер подходит к границе «стерильной» зоны с сбрасывает упаковки в специальный лоток.
Вместе с упаковками из лотка выбивается мощный поток воздуха. Бактериям и прочей гадости «против шерсти» не пробраться.
Там их раскладывают на паллеты и отправляют в этот здоровенный очиститель.
Тоже безлюдно, вернее трудится всего один оператор. Тележки катаются автоматически по рельсам.
Теперь последний участок — фасовка в транспортную тару. Инсулин готов отправиться к потребителю. Народу тоже не много, даже коробки раскладывает жуткая машина на сервоприводах.
В Новоуральске строится новый корпус, который должен полностью покрыть потребность в субстанции инсулина для всей страны. Более того, часть продукции будет поставляться за рубеж - соглашения об этом уже подписаны.
Новый корпус вступит в строй через несколько месяцев. Первую партию полностью российского инсулина на «Медсинтезе» рассчитывают получить уже в первом полугодии 2013 года.
Стоимость проекта строительства нового корпуса - 2,6 млрд рублей. Площадь цеха 15 тыс. кв. м, из них 2 тыс. - лаборатории. Большая часть оборудования будет закуплена в Германии. Мощность завода должна составить 400 кг субстанции в год. Это, по оценкам экспертов, на 75 кг превышает потребность Российской Федерации.
На сегодняшний день около 2 млн россиян нуждаются в ежедневном приеме инсулина. Упаковка зарубежного препарата стоит около 600 рублей, отечественного - около 450–500 рублей. После реализации проекта стоимость должна снизиться до 300 рублей. Экономия российского бюджета при этом может составить примерно 4 млрд рублей.
Препарат, позволяющие сдерживать течение сахарного диабета, одновременно снижая уровень глюкозы в крови, был изобретен в 20-х гг. XX столетия при совместной работе Ф. Бантинга, Дж. Маклеода, Ч. Беста. В основе изобретения лежало изучение механизма действия специфического белка поджелудочной железы, выделенного из островков Лангерганса, на сахар в крови.
Когда появился и кто придумал инсулин?
Инсулинотерапия еще с 1921 г. является самым эффективным мероприятием при лечении сахарного диабета I типа. Именно в этом году физиолог из Канады Фредерик Бантинг совместно со своим 22-летним ассистентом Чарльзом Бестом представил на всеобщее обозрение новый препарат, разработанный на базе лаборатории Дж. Маклауда - инсулин. В первое время, после того как препарат придумали его называли «айлетином».
Изобрести вещество оказалось недостаточно: необходимо было научиться его досконально очищать от сторонних компонентов. С этой целью к работе над айлетином был привлечен биохимик Джеймс Коллип, который изобрел новый и эффективный метод очистки инсулина. Но на этом его деятельность и закончилась, так как Коллип не сработался с Бантингом и их пути разошлись.
Первые экспериментальные исследования прошли на собаках и только после того, как обе попытки оказались успешными, препарат был тестирован на Леонарде Томпсоне, который в свои 14 лет болел диабетом. Но из-за ошибок во время дистилляции попытка оказалась неудачной и только со второго раза, когда Коллип усовершенствовал свою работу, результат был ошеломляющим: не возникло не только проблем, но и побочных эффектов.
 Инсулин был самым эффективным лекарством еще в 1921 г.
Инсулин был самым эффективным лекарством еще в 1921 г. Если излагать кратко, после того как изобрели первый инсулин и результат работы Бангтинга с Маклаудом был закреплен, ученые выступили с докладом на съезде Американской ассоциации врачей, где и представили официально инсулин. Через 18 месяцев, в 1923 г., Бангтинг и Маклауд получают Нобелевскую премию в области медицины и физиологии, которая стала «яблоком раздора» между коллегами, так по мнению Бантинга, Маклауд сильно преувеличивал свой вклад в создание препарата. Чтобы уладить конфликт, Бантинг делит половину своей награды с Бестом, а Маклауд - с Коллиппом.
Но на этом исследования инсулина не закончатся. Через 35 лет (в 1958 г.) Нобелевскую премию получит Фредерик Сенгер, аглийский биолог, за разработку точного химического состава инсулина. Его последовательницей станет Дороти Кроуфт Ходжкин. Она изучит пространственное строение молекул инсулина, используя способ рентгеновской дифракции (процесс огибания волнами) в 1990 г., что позволит усовершенствовать препарат.
Сегодня различные виды иммунотерапии используются:
- для лечения инсулинозависимых пациентов (сахарный диабет I типа);
- в качестве временной, предоперационной терапии для больных с диабетом II типа;
- для больных-диабетиков с заболеванием II типа, при острых респираторных и других инфекционных заболеваниях;
- инсулин при диабете II типа требуется колоть, в случае низкой эффективности или непереносимости пациентом других фармакологических средств, снижающих процентное содержание глюкозидов в крови.
Сегодня во врачебной практике в основном используются три метода инсулинотерапии:
Интенсифицированный метод инсулинотерапии
Современные методы интенсифицированной инсулинотерапии имитируют естественное, физиологическое выделение поджелудочной железой гормона – инсулина. Его прописывают при отсутствии у пациента избыточного веса и, когда не имеет места вероятность психоэмоциональных перегрузок, из суточного расчета - 0,5-1,0 МЕ (международных единиц действия) гормона на 1 килограмм массы тела. При этом должны выполняться следующие требования:
- препарат необходимо колоть в дозах, достаточных для полной нейтрализации избыточного содержания сахаридов в крови;
- введенный извне инсулин при сахарном диабете должен достаточно полно имитировать базальную секрецию гормона, выделяемого островками Лангерганса, которая имеет пиковое значение после приёма пищи.
Их этих принципов складывается интенсифицированная методика, когда суточную, физиологически необходимую дозу делят на более мелкие инъекции, дифференцируя инсулины по степени их временной эффективности – краткосрочного или пролонгированного действия. Последний вид инсулинов необходимо колоть на ночь и утром, сразу после пробуждения, что достаточно точно и полно имитирует естественное функционирование поджелудочной железы.
Инъекции инсулином с коротким сроком действия назначают после приема пищи, с высокой концентрацией углеводов. Как правило, разовая инъекция рассчитывается индивидуально по числу условных хлебных единиц, которым эквивалентен прием пищи.
Традиционная инсулинотерапия
Традиционной (стандартной) инсулинотерапией называют метод лечения больных сахарным диабетом, когда в одной инъекции смешаны инсулины краткосрочного и пролонгированного действия. Достоинством этого способа введения лекарственного препарата считается минимизация числа уколов – обычно требуется колоть инсулин 1-3 раза в день. Основным недостатком этого вида лечения считается отсутствие стопроцентной имитации физиологического выделения гормона поджелудочной железой, что делает невозможным полноценную компенсацию дефектов углеводного метаболизма.
Стандартную схему использования традиционной инсулинотерапии можно представить в следующем виде:
- Суточная потребность организма в инсулине вводится больному в виде 1-3 инъекций в сутки:
- В одной инъекции содержатся инсулины среднего и краткосрочного срока действия: доля короткодействующих инсулинов составляет 1/3 об общего количества препарата;
на инсулин среднего срока действия приходится 2/3 общего объема инъекции.
Помповая инсулинотерапия
Помповой инсулинотерапией называется метод введения препарата в организм, когда традиционный шприц не требуется, а подкожные инъекции осуществляются специальным электронным устройством – инсулиновой помпой, которая способна колоть инсулины ультракороткого и короткого срока действия в виде микродоз. Инсулиновая помпа достаточно точно имитирует естественное поступление гормона в организм, для чего в ней предусмотрены два режима работы.
- режим базального введения, когда микродозы инсулина поступают в организм непрерывно в виде микродоз;
- болюсный режим, при котором периодичность и дозировка введения препарата программируются больным.
Первый режим позволяет создать инсулиногормональный фон, наиболее приближенный к естественной секреции гормона поджелудочной железой, что дает возможность не колоть инсулины пролонгированного действия.
Второй режим обычно применяется непосредственно перед едой, что дает возможность:
- снизить вероятность повышения гликемического индекса до критического уровня;
- позволяет отказаться от использования препаратов с ультракоротким сроком действия.
При совмещении обоих режимов максимально точно имитируется естественное физиологическое выделение инсулина в организме человека. При использовании инсулиновой помпы больной должен знать основные правила использования этого устройства, для чего необходимо проконсультироваться с лечащим врачом. Кроме того, он должен помнить, когда необходимо менять катетер, через который происходят подкожные впрыскивания инсулина.
Инсулинотерапия при наличии диабета I типа
Инсулинозависимым больным (сахарный диабет I типа) назначают для полной замены естественной секреции инсулина. Наиболее распространена следующая схема введения препарата в виде инъекций, когда необходимо колоть:
- базальный инсулин (среднего и пролонгированного действия) – один-два раза в сутки;
- болюсный (краткосрочный) – непосредственно перед приемом пищи.
В качестве информации для диабетиков, (но ни в коем случае не как рекомендацию), можно привести некоторые фармацевтические, брендовые названия различных препаратов, снижающих уровень крови в крови:
Базальные инсулины:
- пролонгированного срока действия, «Лантус» («Lantus» - Германия), «Левемир ФлексПен» («Levemir FlexPen» - Дания) и Ультратард ХМ (Ultratard HM - Дания);
- среднего срока действия «Хумулин НПХ» («Humulin NPH» - Швейцария), «Инсуман Базал ГТ» («Insuman Basal GT - Германия») и «Протафан HM» («Protaphane HM - Дания»).
Болюсные препараты:
- инсулины короткого срока действия «Актрапид HM Пенфилл» («Actrapid HM Penfill» – Дания);
- ультракороткого срока действия «НовоРапид» («NovoRapid» - Дания), «Хумалог» («Humalog» - Франция), «Апидра» («Apidra» - Франция).
Комбинация болюсного и базального режимов инъекций называется многократным режимом и является одним из подвидов интенсифицированной терапии. Дозировка каждой инъекции определяется врачам на основе проведенных анализов и общего физического состояния больного. Правильно подобранные комбинации и дозы отдельных инсулинов делают организм человека менее критичным к качеству принимаемой пищи. Обычно доля инсулинов длительного и среднего срока действий составляет 30,0%-50,0% от общей дозы вводимого препарата. Болюсный инулин требует индивидуального подбора дозы для каждого пациента.
Методы инсулинотерапии для больных II типом диабета
Обычно инсулинотерапия при сахарном диабете II типа начинается с постепенного добавления препаратов снижающих уровень сахаридов в крови к обычным лекарственным средам, назначаемых при медикаментозной терапии больных. Для лечения назначают препараты, действующим веществом которого является инсулин гларгин («Лантус» или «Левемир»). При этом колоть раствор для инжекций желательно в одно и то же время. Максимальная суточная дозировка, в зависимости от хода течения и степени запущенности болезни, может достигать 10,0 МЕ.
Если улучшения состояния больного не отмечается и диабет прогрессирует, а медикаментозная терапия по схеме «оральные сахаропонижающие препараты + инъекции бальзового инсулина» не дает нужного эффекта, переходят к терапии, лечение которой основано на инъекционном применении инсулиносодержащих препаратов. Сегодня наиболее распространен интенсифицированный режим, при котором препараты необходимо колоть 2-3 раза в день. Для наиболее комфортного состояния, больные предпочитают минимизировать число инъекций. С точки терапевтического эффекта простота режима должна обеспечивать максимальную эффективность сахаропонижающие препаратов. Оценка эффективности проводится после проведения инъекций в течение нескольких дней. При этом совмещение утренней и верней дозы нежелательно.
Особенности инсулинотерапии для детей и беременных
Беременным женщинам, кормящим матерям и детям до 12 лет, у которых диагностирован сахарный диабет II типа, инсулинотерапию назначают с некоторыми ограничениями.
Детям инсулин колют с учетом следующих требований:
- для уменьшения суточного количества инъекций назначают комбинированные инъекции, в которых индивидуально подбирается соотношение между препаратами с коротким и средним сроком действия;
- интенсифицированную терапию рекомендуют назначать по достижении двенадцатилетнего возраста;
- при поэтапной корректировке дозировки преподала диапазон изменения между предыдущей и последующей инъекциями ложен лежать в диапазоне 1,0…2,0 МЕ.
При проведении курса инсулинотерапии терапии беременным женщинам, необходимо придерживаться следующих правил:
- инъекции препаратов назначать утром, до завтрака уровень глюкозы должен находится в диапазоне – 3,3-5,6 миллимоль/литр;
- после приема пищи молярность глюкозы в крови должна лежать в пределах 5,6-7,2 миллимоль/литр;
- для предотвращения утренней и послеобеденной гипергликемии при диабете I и II типа требуется минимум две инъекции;
- перед первым и последним приемом пищи инъекции проводятся с использованием инсулинов короткого и среднего периода действия;
- для исключения ночной и «предрассветной» гипергликемии допускает инъекцию сахароснижающего препарата перед ужином, колоть непосредственно перед сном.
Технологии получения фармакологического инсулина
Вопрос об источниках и способах получения инсулина волнует не только специалистов, но и большинство больных. От технологии производства этого гормона зависит эффективность действия препаратов понижающих уровень сахаридов в крови и возможные побочные эффекты от их приема.
Сегодня в фармацевтических средствах, предназначенных для лечения диабета путем понижения уровня глюкозы в организме, используют инсулин, полученный следующими способами:
- получение препаратов животного происхождения предусматривает использование животного сырья (бычий или свиной инсулин);
- биосинтетический способ использует животное сырье, при модифицированном способе очистки;
- рекомбинантным или модифицированным генно-инженерным способом;
- синтетическим способом.
Наиболее перспективен генно-инженерный способ получения, при котором обеспечивается наивысшая степень очистки и может быть достигнуто практически полное отсутствие проинсулина. Препараты на его основе не вызывают аллергических реакций и имеют достаточный узкий круг противопоказаний.
Возможные негативные последствия инсулинотерапии
При достаточной безопасности и хорошей переносимости больными инсулина, полученного генно-инженерными способами, возможны отдельные негативные последствия, основными из которых являются:
- появления аллергических раздражений, локализованных в месте инъекции, связанных с неправильным иглоукалыванием или введением слишком холодного препарата;
- деградация подкожного слоя жировой клетчатки в зонах инъекций;
- развитие гипогликемии, приводящее к интенсификации потоотделения, постоянному чувству голода, учащению сердечного ритма.
Для снижения вероятности возникновения этих явлений при проведении инсулинотерапии следует строго выполнять все предписания врача.
Из чего производят инсулин
Инсулин – это основное лекарство для лечения больных сахарным диабетом 1 типа. Иногда он также используется для стабилизации состояния пациента и улучшения его самочувствия при втором типе заболевания. Это вещество по своей природе является гормоном, который способен в малых дозах влиять на обмен углеводов. В норме поджелудочная железа вырабатывает достаточное количество инсулина, который помогает поддерживать физиологический уровень сахара в крови. Но при серьезных эндокринных нарушениях единственным шансом помочь больному часто становятся именно инъекции инсулина. Принимать его перорально (в виде таблеток), к сожалению, нельзя, поскольку он полностью разрушается в пищеварительном тракте и утрачивает биологическую ценность.
Варианты получения инсулина для использования в медицинской практике
Многие диабетики наверняка хоть раз задавались вопросом, из чего делают инсулин, который применяется в медицинских целях? В настоящее время чаще всего это лекарство получают с помощью методов генной инженерии и биотехнологии, но иногда его извлекают из сырья животного происхождения.
Препараты, получаемые из сырья животного происхождения
Получение этого гормона из поджелудочной железы свиней и крупного рогатого скота – старая технология, которая сегодня используется довольно редко. Это связано с невысоким качеством получаемого лекарства, его склонностью вызывать аллергические реакции и недостаточной степенью очистки. Дело в том, что, поскольку гормон – это белковое вещество, оно состоит из определенного набора аминокислот.
В начале и середине 20 столетия, когда аналогичных препаратов не существовало, даже такой инсулин стал прорывом в медицине и позволил вывести лечение диабетиков на новый уровень. Гормоны, полученные таким методом, снижали сахар крови, правда, при этом они часто вызывали побочные эффекты и аллергию. Отличия в составе аминокислот и примеси в лекарстве сказывались на состоянии пациентов, особенно это проявлялось у более уязвимых категорий больных (детей и пожилых людей). Еще одна причина плохой переносимости такого инсулина – наличие его неактивного предшественника в лекарстве (проинсулина), избавиться от которого в данной вариации лекарства было невозможно.
В наше время существуют усовершенствованные свиные инсулины, которые лишены этих недостатков. Их получают из поджелудочной железы свиньи, но после этого поддают дополнительной обработке и очистке. Они являются многокомпонентными и содержат в своем составе вспомогательные вещества.
Модифицированный свиной инсулин практически ничем не отличается от человеческого гормона, поэтому его до сих пор используют на практике
Такие лекарства переносятся пациентами гораздо лучше и практически не вызывают побочных реакций, они не угнетают иммунитет и эффективно снижают сахар в крови. Бычий инсулин на сегодняшний день в медицине не используется, так как из-за своей чужеродной структуры он отрицательно влияет на иммунную и другие системы организма человека.
Генноинженерный инсулин
Человеческий инсулин, который применяется для диабетиков, в промышленном масштабе получают двумя способами:
- с помощью ферментативной обработки свиного инсулина;
- с использованием генномодифицированных штаммов кишечной палочки или дрожжей.
При физико-химическом изменении молекулы свиного инсулина под действием специальных ферментов становятся идентичными инсулину человека. Аминокислотный состав полученного препарата ничем не отличается от состава натурального гормона, который вырабатывается в организме людей. В процессе производства лекарство проходит высокую очистку, поэтому не вызывает аллергических реакций и других нежелательных проявлений.
Но чаще всего инсулин получают с помощью модифицированных (генетически измененных) микроорганизмов. Бактерии или дрожжи с помощью биотехнологических методов изменены таким образом, что могут сами производить инсулин.
Существует 2 методики подобного получения инсулина. Первая из них основана на использовании двух разных штаммов (видов) какого-то одного микроорганизма. Каждый из них синтезирует только одну цепь молекулы ДНК гормона (всего их две, и они спирально закручены между собой). Затем эти цепи соединяются, и в полученном растворе уже можно отделить активные формы инсулина от тех, которые не несут никакого биологического значения.
Второй способ получения лекарства с помощью кишечной палочки или дрожжей основан на том, что микроб сначала производит неактивный инсулин (то есть его предшественник – проинсулин). Потом с помощью ферментативной обработки эту форму активируют и используют в медицине.
Персонал, который имеет доступ в определенные производственные помещения, всегда должен быть одет в стерильный защитный костюм, благодаря чему контакт препарата с биологическими жидкостями человека исключается
Все эти процессы обычно автоматизированы, воздух и все соприкасающиеся поверхности с ампулами и флаконами стерильны, а линии с оборудованием герметично закрыты.
Методы биотехнологии дают возможность ученым думать об альтернативных решениях проблемы сахарного диабета. Например, на сегодняшний день проводятся доклинические исследования производства искусственных бета-клеток поджелудочной железы, которые могут быть получены с помощью методов генной инженерии. Возможно, в будущем их будут использовать для улучшения функционирования этого органа у больного человека.
Производство современных препаратов инсулина – сложный технологический процесс, который предусматривает автоматизацию и минимальное вмешательство человека
Дополнительные компоненты
Производство инсулина без вспомогательных веществ в современном мире практически невозможно представить, ведь они позволяют улучшить его химические свойства, продлить время действия и достичь высокой степени чистоты.
По своим свойствам все дополнительные ингредиенты можно разделить на такие классы:
- пролонгаторы (вещества, которые используются для обеспечения более длительного действия лекарства);
- дезинфицирующие компоненты;
- стабилизаторы, благодаря которым в растворе лекарства поддерживается оптимальная кислотность.
Пролонгирующие добавки
Существуют инсулины продленного действия, биологическая активность которых продолжается в течение 8 – 42 часов (в зависимости от группы препарата). Такой эффект достигается, благодаря добавлению в инъекционный раствор специальных веществ – пролонгаторов. Чаще всего с этой целью применяется одно из таких соединений:
Белки, которые продлевают действие лекарства, проходят детальную очистку и являются низкоаллергенными (например, протамин). Соли цинка также не оказывают отрицательного влияния ни на активность инсулина, ни на самочувствие человека.
Антимикробные составляющие
Дезинфекторы в составе инсулина необходимы для того, чтобы при хранении и использовании в нем не размножалась микробная флора. Эти вещества являются консервантами и обеспечивают сохранность биологической активности лекарства. К тому же, если пациент вводит гормон из одного флакона только самому себе, то лекарства ему может хватить на несколько дней. За счет качественных антибактериальных компонентов у него не будет потребности выбрасывать неиспользованный препарат из-за теоретической возможности размножения в растворе микробов.
В качестве дезинфицирующих составляющих при производстве инсулина могут использоваться такие вещества:
Если в растворе содержатся ионы цинка, они также выступают дополнительным консервантом из-за своих антимикробных свойств
Для производства каждого вида инсулина подходят определенные дезинфицирующие компоненты. Их взаимодействие с гормоном обязательно исследуют на этапе доклинических испытаний, поскольку консервант не должен нарушать биологическую активность инсулина или как-то по-другому отрицательно влиять на его свойства.
Использование консервантов в большинстве случаев позволяет вводить гормон под кожу без ее предварительной обработки спиртом или другими антисептиками (производитель обычно упоминает об этом в инструкции). Это упрощает введение лекарства и сокращает количество подготовительных манипуляций перед самой инъекцией. Но данная рекомендация работает только в случае введения раствора с помощью индивидуального инсулинового шприца с тонкой иглой.
Стабилизаторы
Стабилизаторы необходимы для того, чтобы pH раствора поддерживался на заданном уровне. От уровня кислотности зависит сохранность лекарства, его активность и стабильность химических свойств. При производстве инъекционного гормона для больных диабетом с этой целью обычно используют фосфаты.
Для инсулинов с цинком стабилизаторы растворов нужны не всегда, поскольку ионы металла помогают поддерживать необходимый баланс. Если же они все-таки применяются, то вместо фосфатов используют другие химические соединения, так как комбинация этих веществ приводит к выпадению осадка и непригодности лекарства. Важное свойство, предъявляемое ко всем стабилизаторам – безопасность и отсутствие возможности вступать в любые реакции с инсулином.
Подбором инъекционных лекарств при диабете для каждого конкретного пациента должен заниматься компетентный эндокринолог. Задача инсулина – не только удерживать нормальный уровень сахара в крови, но и не вредить другим органам и системам. Препарат должен быть нейтральным в химическом плане, низкоаллергенным и желательно доступным по цене. Довольно удобно также, если подобранный инсулин можно будет смешивать с другими его версиями по длительности действия.
Комментарии
Копирование материалов с сайта возможно только с указанием ссылки на наш сайт.
ВНИМАНИЕ! Вся информация на сайте является популярно-ознакомительной и не претендует на абсолютную точность с медицинской точки зрения. Лечение обязательно должно проводиться квалифицированным врачом. Занимаясь самолечением вы можете навредить себе!
Из чего делают инсулин: современные наработки для решения нужд диабетиков
Инсулин – гормон поджелудочной железы, играющий важнейшую роль в организме. Именно это вещество способствует адекватному усвоению глюкозы, которая в свою очередь является основным источником энергии, а также питает ткани мозга.
Диабетики, которые вынуждены принимать гормон в виде инъекции, рано или поздно задумываются о том, из чего же делают инсулин, чем отличается один препарат от другого и каким образом искусственные аналоги гормона влияют на самочувствие человека и функциональный потенциал органов и систем.
Отличия разных видов инсулина
Инсулин - жизненно важный препарат. Люди, страдающие сахарным диабетом, не могут обойтись без этого средства. Фармакологический ряд медикаментов для диабетиков относительно широк.
Препараты отличаются друг от друга во многих аспектах:
- Степень очистки;
- Источник (производство инсулина предполагает использование человеческого ресурса и животных);
- Наличие вспомогательных компонентов;
- Концентрация действующего вещества;
- РН раствора;
- Потенциальная возможность комбинировать сразу несколько препаратов. Особо проблематично сочетать в одних терапевтических схемах инсулин короткого и длительного действия.
В мире каждый год передовые фармацевтические компании вырабатывают колоссальное количество «искусственного» гормона. Производители инсулина в России также внесли свой вклад в развитие данной отрасли.
Источники для получения гормона
Из чего делают инсулин для диабетиков, знает далеко не каждый человек, а ведь происхождение этого ценнейшего препарата действительно интересно.
Современная технология производства инсулина использует два источника:
- Животные. Препарат получают, обрабатывая поджелудочные железы крупного рогатого скота (реже), а также свиней. Бычий инсулин содержит в себе целых три «лишних» аминокислоты, которые являются чужеродными по своей биологической структуре и происхождению человеку. Это может стать причиной развития аллергических реакций стойкого характера. Свиной инсулин отличим от человеческого гормона только на одну аминокислоту, что делает его гораздо безопаснее. В зависимости от того, как производят инсулин, насколько тщательно произведут очистку биологического продукта, будет зависеть степень восприятия лекарства организмом человека;
- Человеческие аналоги. Продукты данной категории производятся по сложнейшим технологиям. Передовые фармацевтические компании наладили производство бактериями человеческого инсулина в лечебных целях. Широко распространены методики ферментативной трансформации для получения полусинтетических гормональных продуктов. Еще одна технология предполагает использование инновационных техник в сфере генной инженерии для получения уникальных ДНК-рекомбинантных составов с инсулином.
Как получали инсулин: первые попытки фармацевтов
Препараты, получаемые из животных источников, считаются медикаментами, производимыми по старой технологии. Лекарства считаются относительно невысокого качества из-за недостаточной степени очистки конечного продукта. В начале 20-х годов минувшего столетия инсулин, даже вызывавший сильную аллергию, стал настоящим «фармакологическим чудом», спасавшим жизни инсулинозависимых людей.
Препараты первых выпусков тяжело переносились также из-за наличия проинсулина в составе. Гормональные инъекции особо плохо переносили дети и люди пожилого возраста. Со временем от этой примеси (проинсулина) удалось избавиться методом более тщательной очистки состава. От бычьего инсулина отказались совсем, так как он почти всегда вызвал побочные явления.
Из чего сделан инсулин: важные нюансы
В современных схемах терапевтического воздействия на пациентов используют оба типа инсулина: и животного, и человеческого происхождения. Последние наработки позволяют производить продукты высочайшей степени очистки.
Ранее инсулин мог содержать целый ряд нежелательных примесей:
Ранее такие «добавки» могли вызвать серьезные осложнения, особенно у пациентов, которые вынуждены принимать большие дозы препарата.
Усовершенствованные лекарства лишены нежелательных примесей. Если рассматривать инсулин животного происхождения, лучшим является монопиковый продукт, который производится с выработкой «пика» гормонального вещества.
Длительность фармакологического эффекта
Производство гормональных препаратов налажено сразу в нескольких направлениях. В зависимости от того, как делают инсулин, будет зависеть продолжительность его действия.
Выделяют следующие типы препаратов:
- С ультракоротким эффектом;
- Короткого действия;
- Пролонгированного действия;
- Средней степени продолжительности;
- Длительного действия;
- Комбинированного типа.
Препараты ультракороткого действия
Типичные представители группы: Лизпро и Аспарт. Инсулин в первом варианте производят методом перестановки аминокислотных остатков в гормоне(речь идет о лизине и пролине). Таким образом, в ходе производства минимизируют риск возникновения гексамеров. За счет того, что подобный инсулин быстрее распадается на мономеры, процесс усвоение препарата не сопровождается осложнениями и побочными эффектами.
Аналогичным образом производят и Аспарт. Разница только в том, что аминокислоту пролин заменяют аспарагиновой кислотой. Препарат быстро распадается в организме человека на ряд простых молекул, мгновенно впитывается в кровь.
Препараты короткого действия
Инсулины короткого действия представлены буферными растворами. Они предназначены именно для подкожных инъекций. В ряде случае допускается иной формат введения, но подобные решения может принимать только врач.
Препарат начинает «работать» через 15 – 25 минут. Максимальная концентрация вещества в организме наблюдается спустя 2 – 2,5 час после инъекции.
В целом препарат воздействует на организм пациента около 6 часов. Инсулины данной категории создаются для лечения диабетиков в условиях стационара. Они позволяют быстро вывести человека из состояния острой гипергликемии, диабетической прекомы или комы.
Инсулин средней длительности
Препараты медленно поступают в кровь. Инсулин получают по стандартной схеме, но на конечных этапах производства совершенствуют состав. Чтобы увеличить их гипогликемическое действие, к составу подмешивают специальные пролонгирующие вещества – цинк или протамин. Чаще всего инсулин представлен в виде суспензий.
Инсулин длительного действия
Инсулины пролонгированного действия являются самыми современными фармакологическими продуктами на сегодняшний день. Самый популярный препарат - Гларгин. Производитель никогда не скрывал, из чего делают инсулин человеческий для диабетиков. При помощи ДНК-рекомбинантной технологии удается создавать точный аналог гормона, который синтезирует поджелудочная железа здорового человека.
Чтобы получить итоговый продукт проводят чрезвычайно сложную модификацию молекулы гормона. Заменяют аспарагин глицином, присоединяя аргининовые остатки. Препарат не используют для лечения коматозных или прекоматозных состояний. Его назначают только подкожно.
Роль вспомогательных веществ
Производство любого фармакологического продукта, в частности инсулина, без использования специальных добавок представить себе невозможно.
По своим классам все добавки для инсулинсодержащих препаратов можно условно разделить на следующие категории:
- Вещества, предопределяющие пролонгацию лекарств;
- Дезинфицирующие компоненты;
- Стабилизаторы кислотности.
Пролонгаторы
С целью удлинитель время воздействия на пациента к раствору инсулина подмешивают препараты-пролонгаторы.
Чаще всего используют:
Антимикробные компоненты
Антимикробные составляющие продляют срок пригодности медикаментов. Наличие дезинфицирующих компонентов позволяет не допустить размножения микробов. Эти вещества по своей биохимической природе являются консервантами, не влияющими на активность самого препарата.
Самые популярные антимикробные добавки, используемые в производстве инсулина:
Для каждого конкретного препарата используют свои особые добавки. Их взаимодействие друг с другом в обязательном порядке детально изучают на доклиническом этапе. Главное требование – консервант не должен нарушать биологическую активность препарата.
Качественный и умело подобранный дезинфицирующий препарат позволяет не просто сохранить стерильность состава на протяжении длительного периода, но даже делать внутрикожные или подкожные инъекции, предварительно не обеззараживая дермальное полотно. Это чрезвычайно важно пи возникновении экстремальных ситуаций, когда времени на обработку места для инъекций нет.
Стабилизаторы
В каждом растворе должен быть стабильным рН и не меняться со временем. Стабилизаторы используют, как раз для того, чтобы уберечь лекарство от повышения уровня кислотности.
Для инъекционных растворов чаще всего используют фосфаты. Если инсулин дополнен цинком, стабилизаторы не используют, поскольку сами ионы металла исполняют роль стабилизаторов кислотности раствора.
Как и в случае с антимикробными компонентами, стабилизаторы не должны вступать в какие-либо реакции с самим действующим веществом.
Задача инсулина заключается не только в поддерживании оптимального уровня сахара в крови диабетика, но гормон должен еще и не быть опасным для других органов, тканей человеческого тела.
Что такое калибровка инсулиновых шприцев
В самых первых препаратах с инсулином в 1 мл раствора содержалась всего 1 ЕД. Только со временем концентрацию удалось повысить. На территории РФ распространены флаконы с маркировочными символами - U-40 или 40 ед/мл. Это значит, что в 1 мл раствора сконцентрировано 40 ЕД.
Современные шприцы дополнены четкой продуманной калибровкой, которая позволит ввести необходимую дозу, избежав риска получить неожиданную передозировку. Все нюансы, касательно использования шприцов с калибровкой объясняет лечащий врач, подбирая препарат для диабетика впервые или же в момент коррекции старой схемы лечения.
Из чего делают инсулин (изготовление, производство, получение, синтезирование)
Инсулин является жизненно важным лекарственным препаратом, он произвел настоящую революцию в жизни многих людей, страдающих сахарным диабетом.
Во всей истории медицины и фармации 20 века можно выделить, пожалуй, только одну группу медикаментов, имеющих такую же важность – это антибиотики. Они, равно как и инсулин, очень быстро вошли в медицину и помогли спасти множество человеческих жизней.
День борьбы против сахарного диабета отмечается по инициативе Всемирной Организации Здравоохранения каждый год, начиная с 1991 г в день рождения канадского физиолога Ф.Бантинга, который открыл гормон инсулин вместе с Дж.Дж.Маклеодом. Давайте рассмотрим, как получают делают этот гормон.
Чем отличаются препараты инсулина друг от друга
- Степень очистки.
- Источник получения – бывает свиной, бычий, человеческий инсулин.
- Дополнительные компоненты, входящие в раствор препарата – консерванты, пролонгаторы действия и другие.
- Концентрация.
- рН раствора.
- Возможность смешивания препаратов короткого и продленного действия.
Инсулин представляет собой гормон, который вырабатывается специальными клетками поджелудочной железы. Он является двухцепочечным белком, в состав которого включена 51 аминокислота.
В мире ежегодно употребляется около 6 миллиардов единиц инсулина (1 единица – это 42 мкг вещества). Производство инсулина является высокотехнологичным и осуществляется только промышленными способами.
Источники получения инсулина
В настоящее время в зависимости от источника получения выделяют свиной инсулин и препараты человеческого инсулина.
Свиной инсулин сейчас имеет очень высокую степень очистки, обладает хорошим сахароснижающим эффектом, на него практически не бывает аллергических реакций.
Препараты инсулина человека полностью соответствуют по химическому строению человеческому гормону. Они производятся обычно путем биосинтеза с применением генно-инженерных технологий.
Крупные фирмы производители используют такие методики производства, которые гарантируют соответствие их продукции всем стандартам качества. Больших различий в действии человеческого и свиного монокомпонентного инсулина (то есть высокоочищенного) не выявлено, в отношении иммунной системы, по данным многих исследований, разница минимальна.
Вспомогательные компоненты, используемые при производстве инсулина
Во флаконе с препаратом содержится раствор, содержащий не только сам гормон инсулин, но также и другие соединения. Каждое из них играет свою определенную роль:
- продление действия препарата;
- дезинфекция раствора;
- наличие буферных свойств раствора и поддержание нейтрального рН (кислотно-щелочной баланс).
Продление действия инсулина
Для создания инсулина продленного действия к раствору обычного инсулина добавляют одно из двух соединений – цинк или протамин. В зависимости от этого все инсулины можно разделить на две группы:
- протамин-инсулины – протафан, инсуман базал, НПХ, хумулин Н;
- цинк-инсулины – инсулин-цинк-суспензии моно-тард, ленте, хумулин-цинк.
Протамин представляет собой белок, но побочные реакции в виде аллергии на него бывают очень редко.
Для создания нейтральной среды раствора к нему добавляют фосфатный буфер. При этом нужно помнить, что инсулин, содержащий фосфаты, категорически запрещено соединять с инсулин-цинк-суспензией (ИЦС), так как фосфат цинка при этом выпадает в осадок, и действие цинк-инсулина укорачивается самым непредсказуемым образом.
Дезинфицирующие компоненты
Обеззараживающим действием обладают некоторые из соединений, которые по фармако-технологическим критериям и так должны быть введены в препарат. К ним относятся крезол и фенол (оба они имеют специфический запах), а еще метилпарабензоат (метилпарабен), у которого запах отсутствует.
Введение какого-либо из данных консервантов и обуславливает специфический запах некоторых препаратов инсулина. Все консерванты в количестве, в котором они находятся в препаратах инсулина, не имеют какого-либо негативного влияния.
В протамин-инсулины обычно включают крезол или фенол. В растворы ИЦС фенол добавлять нельзя, потому что он изменяет физические свойства частиц гормона. В данные препараты включают метилпарабен. Также антимикробным действие обладают ионы цинка, находящиеся в растворе.
Благодаря такой многоступенчатой антибактериальной защите с помощью консервантов предотвращается развитие возможных осложнений, причиной которых могло бы стать бактериальное обсеменение при многократном введении иглы во флакон с раствором.
За счет наличия такого механизма защиты пациент может использовать для подкожных инъекций препарата один и тот же шприц в течение 5 – 7 дней (при условии, что шприц использует только он один). Более того, консерванты дают возможность не использовать спирт для обработки кожи перед инъекцией, но опять же только в том случае, если больной делает инъекцию сам себе шприцем с тонкой иглой (инсулиновым).
Калибровка инсулиновых шприцев
В первых препаратах инсулина в одном мл раствора содержалась только дона единица гормона. Позднее концентрацию увеличили. Большая часть препаратов инсулина во флаконах, применяемых в России, содержит в 1 мл раствора 40 ед. Флаконы при этом обычно маркируются символом U-40 или 40 ед/мл.
Инсулиновые шприцы для широкого использования предназначаются, как раз, для такого инсулина и их калибровка произведена по следующему принципу: при наборе шприцем 0,5 мл раствора человек набирает 20 единиц, 0,35 мл соответствует 10 единицам и так далее.
Каждая отметка на шприце равна определенному объему, и больной уже знает, сколько единиц в этом объеме содержится. Таким образом, калибровка шприцев представляет собой градуировку по объему препарата, рассчитанную на применение инсулина U-40. 4 единицы инсулина содержатся в 0,1 мл, 6 единиц – в 0,15 мл препарата и так далее до 40 единиц, которые соответствуют 1 мл раствора.
В некоторых станах применяется инсулин, 1 мл которого содержит 100 единиц (U-100). Для таких препаратов выпускаются специальные инсулиновые шприцы, которые похожи на те, что были рассмотрены выше, но на них нанесена другая калибровка.
Она учитывает именно данную концентрацию (она в 2,5 раза превышает стандартную). При этом доза инсулина для пациента, естественно, остается прежней, так как она удовлетворяет потребность организма в конкретном количестве инсулина.
То есть если ранее больной использовал препарат U-40 и в сутки вводил 40 единиц гормона, то эти же 40 единиц он должен получать и при инъекциях инсулина U-100, но вводить его в количестве в 2,5 раза меньше. То есть те же самые 40 единиц будут содержаться в 0,4 мл раствора.
К сожалению, не все врачи и тем более больные сахарным диабетом об этом знают. Первые сложности начались, когда некоторые из пациентов перешли на использование инъекторов инсулина (шприц-ручки), в которых применяются пенфиллы (специальные картриджи), содержащие инсулин U-40.
Если в такой шприц набрать раствор с маркировкой U-100, к примеру, до отметки 20 единиц (то есть 0,5 мл), то в данном объеме будет содержаться целых 50 единиц препарата.
Каждый раз, наполняя инсулином U-100 обычные шприцы и смотря при этом на отсечки единиц, человек будет набирать дозу в 2,5 раза большую, чем та, которая показана на уровне данной отметки. Если ни врач, ни пациент своевременно не заметят эту ошибку, то высока вероятность развития тяжелой гипогликемии из-за постоянной передозировки препарата, что на практике нередко и происходит.
С другой стороны, иногда встречаются инсулиновые шприцы, откалиброванные именно для препарата U-100. Если такой шприц ошибочно наполнить привычным многим раствором U-40, то доза инсулина в шприце будет в 2,5 раза меньше, чем та, которая написана около соответствующей отметки на шприце.
В результате этого возможно на первый взгляд необъяснимое повышение глюкозы в крови. На самом деле, конечно, все вполне логично – для каждой концентрации препарата необходимо использовать подходящий шприц.
В некоторых странах, например в Швейцарии, был тщательно продуман план, согласно которому был осуществлен грамотный переход на препараты инсулина с маркировкой U-100. Но это требует тесного контакта всех заинтересованных сторон: врачей многих специальностей, пациентов, медсестер из любых отделений, фармацевтов, производителей, органов власти.
В нашей стране очень сложно осуществить переход всех пациентов только на использование инсулина U-100, потому что, скорее всего, это приведет к увеличению количества ошибок при определении дозы.
Совместное применение инсулинов короткого и продленного действия
В современной медицине лечение сахарного диабета, особенно первого типа, обычно происходит с использованием комбинации двух типов инсулина – короткого и пролонгированного действия.
Для пациентов было бы намного удобнее, если бы препараты с разной продолжительностью действия можно было соединять в одном шприце и вводить одновременно, чтобы избежать двойного прокола кожи.
Многие врачи не знают, чем определяется возможность смешивания различных инсулинов. В основе этого лежит химическая и галеновая (определяемая составом) совместимость инсулинов продленного и короткого действия.
Очень важно, чтобы при смешивании двух типов препаратов быстрое начало действия короткого инсулина не растягивалось и не исчезало.
Доказано, что препарат короткого действия можно комбинировать в одной инъекции с протамин-инсулином, при этом начало работы короткого инсулина не откладывается, потому что не происходит связывания растворимого инсулина с протамином.
При этом производитель препарата не имеет никакого значения. Например, инсулин актрапид можно соединять с хумулином Н или протафаном. Более того, смеси этих препаратов можно хранить.
Относительно препаратов цинк-инсулина давно установлено, что инсулин-цинк-суспензию (кристаллическую) нельзя соединять с коротким инсулином, так он связывается с излишком ионов цинка и трансформируется в продленный инсулин, иногда частично.
Некоторые больные сначала вводят препарат короткого действия, потом, не вынимая иглы из-под кожи, немного изменяют ее направление, и вводят через нее же цинк-инсулин.
По такому способу введения проводилось довольно мало научных исследований, поэтому нельзя исключать тот факт, что в некоторых случаях при таком способе инъекции под кожей может образовываться комплекс цинк-инсулина и препарата короткого действия, что приводит к нарушению всасывания последнего.
Поэтому лучше вводить короткий инсулин совершенно отдельно от цинк-инсулина, делать две раздельные инъекции в участки кожи, находящиеся друг от друга на расстоянии не менее 1 см. это не удобно, чего не сказать о стандартном приеме.
Комбинированные инсулины
Сейчас фармацевтической промышленностью выпускаются комбинированные препараты, содержащие инсулин короткого действия вместе с протамин-инсулином в строго определенном процентном соотношении. К таким препаратам относятся:
Наиболее эффективными являются комбинации, в которых соотношение короткого и продленного инсулина составляет 30:70 или 25:75. Это соотношение всегда указывается в инструкции по применению каждого конкретного препарата.
Такие препараты лучше всего подойдут для людей, соблюдающих постоянный режим питания, имеющих регулярную двигательную активность. Например, их часто используют пожилые больные диабетом второго типа.
Комбинированные инсулины не подходят для осуществления так называемой «гибкой» инсулинотерапии, когда возникает необходимость постоянно менять дозировку инсулина короткого действия.
Например, это нужно делать при изменении количества углеводов в продуктах питания, уменьшении или усилении физической активности и т.д. При этом доза базального инсулина (пролонгированного) практически не изменяется.
Сахарный диабет занимает третье место на планете по распространенности. Он отстает только от сердечно-сосудистых болезней и онкологии. По разным данным количество больных диабетом в мире составляет от 120 до 180 миллионов человек (примерно 3% от всех жителей Земли). По некоторым прогнозам каждые 15 лет число больных будет возрастать в два раза.
Чтобы проводить эффективную инсулинотерапию достаточно иметь всего один препарат, инсулин короткого действия, и один пролонгированный инсулин, их разрешено сочетать друг с другом. Также в некоторых случаях (в основном для больных пожилого возраста) возникает необходимость в препарате комбинированного действия.
- Высокая степень очистки.
- Возможность смешивания с другими видами инсулина.
- Нейтральный уровень рН.
- Препараты из разряда продленных инсулинов должны иметь продолжительность действия от 12 до 18 часов, чтобы достаточно было их вводить 2 раза в сутки.
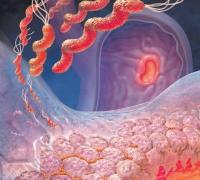
Всем широко и печально известна такая болезнь, как сахарный диабет, когда организм человека утрачивает способность вырабатывать физиологически важный гормон инсулин. В результате в крови накапливается сахар и больной может погибнуть. Инсулин вырабатывается бета - клетками островков Лангерганса поджелудочной железы. Попытки извлечь его из поджелудочной железы долгое время оставались тщетными, так как этот гормон является полипептидом и разрушается трипсином, содержащимся в ткани вырезанной из организма поджелудочной железы.
Ранее инсулин получали из клеток поджелудочной железы животных, поэтому стоимость его была очень высока. В 1922 году инсулин, выделенный из поджелудочной железы животного, был впервые введен десятилетнему мальчику, больному диабетом. Результат превзошел все ожидания, и уже через год американская фирма «Eli Lilly» выпустила первый препарат животного инсулина.
Для получения 100 г кристаллического инсулина требуется 800-1000 кг поджелудочной железы, а одна железа коровы весит 200 - 250 грамм. Это делало инсулин дорогим и труднодоступным для широкого круга диабетиков. Так, в 1979 году из 6 млн. больных во всем мире только 4 млн. получали инсулин. Без лечения инсулином больные умирали. А если учесть, что среди больных диабетом немало детей, становится понятным, что для многих стран это заболевание превращается в национальную трагедию. Более того, многолетнее применение животного инсулина приводило к необратимому поражению многих органов пациента из-за иммунологических реакций, вызываемых инъекцией чужеродного человеческому организму животного инсулина.
В 1978 году исследователи из компании "Генентек" впервые получили инсулин в специально сконструированном штамме кишечной палочки (E. coli).
Генные инженеры в качестве первой практической задачи решили клонировать ген инсулина. Клонированные гены человеческого инсулина были введены с плазмидой в бактериальную клетку, в результате E.coli приобретает способность синтезировать белковую цепь, состоящую из галактозидазы и инсулина. Синтезированные полипептиды отщепляют от фермента химическим путем, затем проводят и очистку который природные микробные штаммы никогда не синтезировали. Начиная с 1982 года фирмы США, Японии, Великобритании и других стран производят генно-инженерный инсулин. Было показано, что он не содержит белков E. coli, эндотоксинов и других примесей, не дает побочных эффектов, как инсулин животных, а по биологической активности от него не отличается.
Инсулин состоит из двух полипептидных цепей А и В длиной 20 и 30 аминокислот. При соединении их дисульфидными связями образуется нативный (природный) двухцепочечный инсулин. Одним из методов получения генно-инженерного инсулина является раздельное (разные штаммы-продуценты) получение обеих цепей с последующим фолдингом молекулы (образование дисульфидных мостиков) и разделением изоформ.
Другой метод получения инсулина - синтез проинсулина в клетках E.Coli, для чего на матрице РНК с помощью обратной транскриптазы синтезировали ее ДНК-копию. После очистки полученного проинсулина его расщепили трипсином и карбоксипептидазой и получили нативный инсулин, при этом этапы экстракции и выделения гормона были сведены к минимуму. Из 1000 литров культуральной жидкости можно получать до 200 граммов гормона, что эквивалентно количеству инсулина, выделяемого из 1600 кг поджелудочной железы свиньи или коровы.
В Великобритании с помощью E.coli синтезированы обе цепи человеческого инсулина, которые затем были соединены в молекулу биологически активного гормона. Чтобы одноклеточный организм мог синтезировать на своих рибосомах молекулы инсулина, необходимо снабдить его нужной программой, то есть ввести ему ген гормона.
В Институте РАН получен рекомбинантный (полученный с помощью генной инженерии) инсулин с использованием генно-инженерных штаммов E.coli. Из выращенной биомассы выделяется предшественник, гибридный белок, экспрессируемый в количестве 40% от всего клеточного белка, содержащий препроинсулин. Превращение его в инсулин in vitro осуществляется в той же последовательности, что и in vivо - отщепляется лидирующий полипептид, препроинсулин превращается в инсулин через стадии окислительного сульфитолиза с последующим восстановительным замыканием трех дисульфидных связей и ферментативным вычленением связывающего С-пептида. После ряда хромотографических очисток, включающих ионообменные, гелевые и ВЭЖХ (Высокоэффективная жидкостная хроматография), получают человеческий инсулин высокой чистоты и природной активности.
Можно использовать штамм со встроенной в плазмиду (небольш. молекулы ДНК) нуклеотидной последовательностью, экспрессирующей гибридный белок, который состоит из линейного проинсулина и присоединенного к его N-концу через остаток метионина фрагмента белка А Staphylococcus aureus.
Культивирование насыщенной биомассы клеток рекомбинантного штамма обеспечивает начало производства гибридного белка, выделение и последовательная трансформация которого in tube приводят к инсулину.
В последнее время пристальное внимание уделяется упрощению процедуры получения рекомбинантного инсулина методами генной инженерии. Так, например, можно получить слитой белок, состоящий из лидерного пептида интерлейкина 2 присоединенного к N-концу проинсулина, через остаток лизина. Белок эффективно экспрессируется и локализуется в тельцах включения. После выделения белок расщепляется трипсином с получением инсулина и С-пептида.
Полученные инсулин и С-пептид очищались ОФ ВЭЖХ. При создании слитых конструкций весьма существенным является соотношение масс белка носителя и целевого полипептида. С-пептиды соединяются по принципу "голова-хвост" с помощью аминокислотных спейсеров, несущих сайт рестрикции Sfi I и два остатка аргинина в начале и в конце спейсера для последующего расщепления белка трипсином. ВЭЖХ продуктов расщепления показывает, что отщепление С-пептида проходит количественно, а это позволяет использовать способ мультимерных синтетических генов для получения целевых полипептидов в промышленном масштабе.
инсулин соматотропин интерферон синтез